Đái tháo dỡ đường, là 1 hội triệu chứng với xôn xao chuyển hóa, và tăng đường huyết không đam mê hợp, hoặc là do giảm bài tiết insulin.
Bạn đang xem: Chẩn đoán đái tháo đường
Những điểm rất cần thiết trong chẩn đoán
Đái toá đường typ 1
Đái nhiều, khát nhiều.và sụt cân mau lẹ kết hợp với ngẫu nhiên phạt hiện con đường huyết > 200 mg/dl.
Nhận thấy hơn một lần mặt đường huyết bằng 126 mg/dl hoặc cao hơn nữa sau không ăn uống qua đêm.
Ceton huyết, ceton niệu, hoặc cả hai.
Đái cởi đường typ 2
Phần lớn người mắc bệnh trên 40 tuổi cùng bị lớn phì.
Đái những và khát nhiều. Vào thời gian được chẩn đoán thì ceton niệu cùng sụt cân nặng thường chưa biểu hiện rõ. Ở phụ nữ biểu lộ đầu tiên hoàn toàn có thể là viêm cơ quan sinh dục nữ do nấm mèo Candida. Nhiều bệnh nhân gồm ít hoặc không tồn tại triệu hội chứng gì.
Hơn một lượt phát hiện đường huyết bởi hoặc cao hơn nữa 126 mg/dl sau nhịn đói qua đêm. Sau khi uống 75g glucose, cực hiếm chẩn đoán là 200 mg/dl hoặc kéo dài ra hơn nữa 2 giờ sau khoản thời gian uống glucose và ít nhất một lần trong khoảng thời hạn từ 0 mang lại 2 giờ.
Thường gồm bệnh kèm theo: tăng máu áp, tăng lipid máu và vữa xơ động mạch.
Theo lời khuyên của cộng đồng Đái tháo dỡ đường Hoa Kỳ (ADA) năm 2010, để chẩn đoán đái tháo đường phụ thuộc 1 trong 4 tiêu chuẩn chỉnh sau
(1). HbA1c ≥ 6,5%.
(2). Đường máu đói Go ≥ 7.0 mmol/ L ( ≥ 126 mg/dL). Đường huyết đói Go đo khi đã nhịn ko ăn tối thiểu 8 giờ.
(3). Đường máu 2 tiếng đồng hồ trong nghiệm pháp tiêu thụ glucose G2 ≥ 11,1 mmol/L ( ≥ 200 mg/dL). Nghiệm pháp hấp phụ glucose nên được thực hiện theo đúng quy mô của tổ chức triển khai Y tế Thếgiới WHO, áp dụng 75 gam glucose.
(4). Đường máu ngẫu nhiên ≥ 11,1 mmol/L ( ≥200 mg/dL) bên trên bệnh có triệu chứng của đái túa đường cổ điển.
Tiêu chí chẩn tiền đái tháo đường
(1). HbA1c từ bỏ 5,7 đến 6,4 %.
(2). Xôn xao glucose dịp đói, RLGMĐ ( impaired fasting glucose, IFG), cùng với Đường ngày tiết đói Go từ bỏ 5,6 - 6,9 mmol/L (100 - 125 mg/dL) và
(3). Xôn xao dung nạp glucose, RLDNG (impaired glucose tolerance, IGT), Đường máu 2 tiếng đồng hồ trong nghiệm pháp hấp phụ glucose G2 đo trong khoảng từ 7,8 - 11 mmol/L (140 - 199 mg/dL).
Phân các loại và dịch sinh
Đái dỡ đường là 1 trong hội hội chứng với rối loạn chuyển hóa và tăng mặt đường huyết không phù hợp hoặc là vì giảm bài trừ insulin, hay những do khung hình vừa phòng với insulin vừa bài trừ insulin không thích hợp để bù chỉnh. Hội nghị nước ngoài các chuyên gia trong nghành nghề dịch vụ này đã khuyến nghị một số biến đổi trong phân loại đái dỡ đường tất cả những điểm sau:
Các thuật ngữ “đái toá đường phụ thuộc vào insulin” và “đái tháo đường không phụ thuộc vào insulin” và các từ viết tắt của chúng bị nockout bỏ vì chúng chủ yếu dựa trên phưong diện dược lý hơn là dựa trên việc xem xét nguyên nhân.
Giữ nguyên những thuật ngữ (đái tháo dỡ đường typ 1 và typ 2) và sử dụng đánh số loại Ả Rập hơn là theo kiểu La Mã bởi vì số II có thể nhầm cùng với số 11. Đái túa đường typ 1 do quá trình tự miễn phá hủy các tế bào β hòn đảo tụy cùng những căn bệnh nhân này có khuynh hướng dễ bị nhiễm toan ceton. Đái tháo đường typ 2 là dạng hay gặp mặt hơn và là hiệu quả của sự kháng insulin, gây ra bởi bụ bẫm nội tạng kèm theo thiếu hụt sự bài tiết bù chinh insulin.
Phân một số loại và bệnh sinh đái dỡ đường typ 1
Thể bệnh dịch nghiêm trọng này thường xuyên hay gây nên chứng lây truyền ceton lúc không được điều trị. Căn bệnh thường xẩy ra ở độ tuổi thanh thiếu niên nhưng nhiều khi ở cả người trưởng thành. Đặc biệt bọn họ là những người dân không phệ và những người dân được phát hiện tại tăng con đường huyết lần thứ nhất ở tuổi trưởng thành. Đây là 1 trong những rối loàn dị hóa mà trong đó lượng insulin lưu lại hành thiếu hụt rõ rệt, các chất glucagon ngày tiết tương tăng cùng tế bào β của tụy không được khả năng đáp ứng với hầu hết tác nhân kích say đắm gây huyết insulin. Cho nên vì vậy cần gửi insulin ngoại sinh vào để phục sinh trạng thái dị hóa, phòng ngừa chứng nhiễm ceton, bớt sự tăng glucagon ngày tiết va bớt đường huyết.
Tỷ lệ đái tháo dỡ đường typ 1 cao nhất ở bán hòn đảo Scandinavia, chỗ mà thể bệnh dịch này gặp ở 20% tổng số người bị bệnh đái tháo dỡ đường. Tỷ lệ thấp rộng ở nam giới Âu là 15% với ở Mỹ là 10%, trong những lúc ố Nhật Bận và china chưa mang đến 1% trong những bệnh nhân đái toá đường là đái tháo đường typ 1.
Các chống nguyên bạch huyết cầu người (HLA) chắc chắn có côn trùng liên quan ngặt nghèo với sự trở nên tân tiến của đái tháo dỡ đường typ 1. Khoảng tầm 95% người bệnh đái tháo dỡ đường typ 1 bao gồm gen HLA - DR3 hoặc HLA - DR4 so với 45 - 1/2 ở nhóm chứng. Ren HLA - DQ thậm chí là còn là tín hiệu đặc hiệu hơn cho việc mẫn cảm cùng với đái túa đường typ 1 bởi một dạng quan trọng đặc biệt (HLA-DQw 3.2) được tìm kiếm thấy ở người mắc bệnh đái tháo đường typ 1 có DR 4, trong khi gen “bảo vệ” (HLA - DQw 3.1) thường chạm mặt ở đội đối chứng tất cả DR 4. Rộng nữa, những kháng thể chống tế bào hòn đảo tụy lưu lại hành được phát hiện tại ở 85% người mắc bệnh làm xét nghiệm trong một vài tuần thứ nhất bị đái tháo dỡ đựờng. Khi chế biến thử nghiệm miễn kháng cảm ứng, phần lớn những dịch nhân này còn có kháng thể kháng insulin được phát hiện trước khi sử dụng phương pháp insulin. Phần nhiều kháng thể với tế bào đảo tụy phòng trực tiếp acid glutamic decarboxylase là 1 enzym tất cả 64.000 MW bên trong tế bào đảo tụy. Bây giờ có các dụng rứa thử nghiệm miễn dịch cho dấu hiệu này làm việc đái toá đường typ 1. Những hiện tượng này dễ ợt sàng lọc cả nhà em ruột ở phần nhiều đứa trẻ cũng giống như ở người lớn gồm bệnh cảnh không nổi bật của typ 2 về lý do tự miễn dịch của căn bệnh đái toá đường ở họ.
Do rất nhiều đặc tính miễn nhờn này mà tín đồ ta cho rằng đái cởi đường typ một là hậu qụả của lần nhiễm khuẩn tốt nhiễm độc ở những người có bẩm tố dt xuất hiện đáp ứng tự miễn dịch mạnh bạo hoặc cản lại kháng nguyên tế bào β tụy bị thương tổn hoặc kháng lại những phân tử của tế bào β như thể với protein của virut (sự nhại lại phân tử). Các yếu tố ngoại lai có tác dụng tổn thương tác dụng của tế bào β gồm những: tổn thương gây bởi những virus như quai bị hoặc coxsakie B4, các hóa độc hại hại, hoặc những chất ô nhiễm và độc hại tế bào và các kháng thể tất cả tính hủy diệt được ngày tiết ra từ những tế bào miễn dịch mẫn cảm. Những gen HLA đặc hiệu hoàn toàn có thể làm tăng sự nhạy cảm với virus tạo đái tháo đường hoặc có tương quan với đông đảo gen gây thỏa mãn nhu cầu miễn dịch nhất định. Những gen này hướng người mắc bệnh tới đáp ứng nhu cầu miễn dịch có tính tiêu diệt chống lại tế bào đảo tụy của chính bản thân bản thân (sự trường đoản cú xâm nhập). Tình trạng tăng mặt đường huyết biến mất nhanh nệm ở những bệnh dịch nhân sử dụng cyclosporin sau khi đái tháo dỡ đường typ 1 bắt đầụ càng củng thay thêm phương châm của tự miễn dịch trong phương pháp bệnh sinh.
Bảng. Phân loại lâm sàng hội hội chứng đái túa đường vô căn
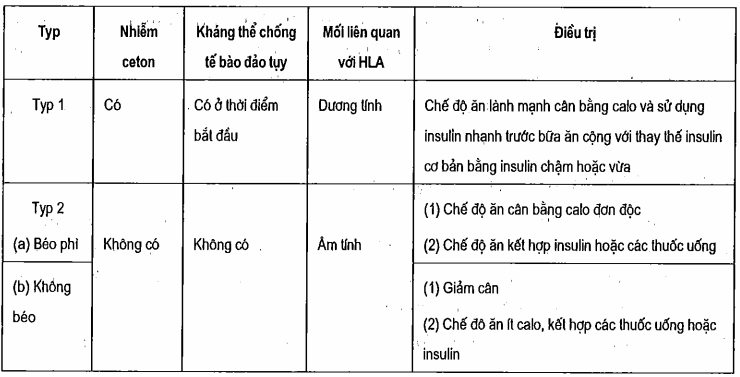
Phân nhiều loại và căn bệnh sinh đái toá đường typ 2
Đây là 1 nhóm không đồng nhát những thể đái túa đường nhẹ hơn, xẩy ra chủ yếu ở người trưởng thành và cứng cáp nhưng thỉnh thoảng cả sinh hoạt thanh thiếu thốn niên. Rộng 90% những trường vừa lòng đái túa đường ngơi nghỉ Mỹ bên trong nhóm này. Lượng insulin nội sinh giữ hành đủ để ngăn ngừa lây nhiễm toan ceton nhưng không đủ để chống ngừa tình trạng tăng đường huyết trong trường thích hợp tăng nhu yếu do tổ chức triển khai giảm nhạy bén với insulin. Vì sao của hầu hết các trường thích hợp đái túa đưởng dạng này vẫn chưa rõ.
Việc tổ chức không nhạy cảm với insulin được ghi nhấn ở phần nhiều bệnh nhân đái tháo dỡ đường typ 2 không liên quan với trọng lượng cùng được quy cho một trong những yếu tố tương quan. Hầu hết yếu tố này bao hàm yếu tố di truyền giả định (chưa xác minh được) với bị nặng thêm theo thời gian bởi phần nhiều yếu tố làm cho tăng tính phòng insulin như độ tuổi và béo múp bụng - nội tạng. Hơn nữa, có kèm theo sự suy giảm trong thỏa mãn nhu cầu của tế bào β tụy cùng với glucose. Cả hai yếu tố: sự chống insulin của tổ chức triển khai và đáp ứng nhu cầu của tế bào β cùng với glucose bị tổn thương có vẻ như bị nghiêm trọng lên do tăng đường huyết cùng cả nhị khuyết tật này bặt tăm khi gửi đường huyết về nấc hình thường, vẫn chưa thành công xuất sắc trong việc cố gắng xác định tín hiệu di truyền trong đái túa đường typ 2. Tuy nhiên, đa số các thông số dịch tễ chỉ ra ảnh hưởng rõ rệt của di truyền, cũng chính vì ở những người dân sinh đôi đồng hòa hợp tử trên 40 tuổi, khi tại một người xuất hiện đái tháo đường typ 2 thì vào 70% trường thích hợp ở tín đồ kia cũng xuất hiện thêm bệnh trong vòng một năm.
Hai phân nhóm người bị bệnh được phân biệt dựa vào có béo múp hoặc ko béo. Nấc độ với sự phổ cập của mập mạp dao hễ giữa các nhóm chủng tộc khác nhau. Trong những lúc chỉ có không đến 30% người bệnh đái toá đường typ 2 ở trung hoa hay Nhật phiên bản bị béo phì thì tỷ lệ này sinh hoạt bắc Mỹ, châu Âu hoặc châu Phi là 75 - 80% và đạt tới 100% số người bệnh đái dỡ đường typ 2 ở những người dân da đỏ Pima tuyệt ở các hòn đảo vùng Thái tỉnh bình dương như từ bỏ Nauru hoặc Samoa bị to phì.
Bệnh nhân đái tháo đường typ 2 không béo phì
Những người bị bệnh này thường không có hoặc có rất yếu đuối pha giải phóng sớm insulin để đáp ứng nhu cầu với glucose. Tuy nhiên, trộn này hay bị biểu hiện ra khi có những kích mê say gây máu insulin khác ví như truyền cấp tốc sulfonylurea, glucagon hoặc secretin đường tĩnh mạch.
Mặc dù khi khám chữa tăng mặt đường huyết rất có thể phát hiện dấu vết của sự việc kháng insulin nhưng mà xem ra việc này không tồn tại liên quan về lâm sàng trong điều trị phần nhiều bệnh nhân đái tháo đường typ 2. Chúng ta thường đáp ứng nhu cầu với điều trị bổ trợ insulin phù hợp nếu không tồn tại các triệu chứng hiếm gặp mặt kèm theo như teo mô mỡ hoặc chứng dày lớp tua đen.
Trong phân nhóm người bệnh đái tháo dỡ đương typ 2 không đồng bộ này, phần nhiều là vô căn. Mặc dù nhiên, nhiều bất thường về nguyên nhân di truyền cùng với tần suất tăng thêm được ghi nhận ở quá trình sau. Ngay sát đây, những người dân này được phân loại vào đội “các typ đặc biệt quan trọng khác”.
Đái toá đường phát khởi - toàn phạt ở bạn trẻ (Maturity- onset diabetes of the young - MODY).
Phân nhóm này là rối loạn tương đối hiếm gặp ở một gen đặc thù bởi đái dỡ đường không phụ thuộc insulin với dt trội trên nhiễm dung nhan thể thường cùng thường bắt đầu ở tuổi 25 hoặc trước đó. Fan bệnh không béo. Tăng đường huyết sống họ là do rốì loạn tiết insulin dưới công dụng của glucose. Có tía typ MODY được diễn đạt với số đông tổn mến gen đơn độc ở những nhiễm sắc thể 20,7 với 12.
Bảng. “Các typ đài dỡ đường khác” với tổn thương 1-1 gen được ghi nhận

(1) MODY 1 bao gồm 74 member của phả hệ theo thông tin được biết tới được coi là dòng họ R-W, được coi là dòng dõi của cặp vợ chồng người Đức thiên di tới Michigan năm 1861. Họ vẫn được nghiên cứu kỳ vọng từ năm 1958, và mang đến năm 1996 khuyết tật dt được cho thấy là một đột biến vô nghĩa của nguyên tố phiên mã của nhân được tìm thấy vào tế bào gan với tế bào β tụy. Gen này được call là nhân tố nhân tế bào gan 4α (HNF - 4α: hepatocyte, nuclear factor - 4α) với được tìm kiếm thấy trên nhiễm nhan sắc thể 20. Những đột biến của gene này thuộc một số loại hiếm tốt nhất trong team MODY, chỉ với bố đột đổi thay khác được ghi nhận trong dòng họ, khác với thời phả hệ Michigan. Fan ta vẫn chưa làm rõ cách nó làm cho giảm bài tiết insulin dưới chức năng của glucose.
(2) MODY 2 đang được diễn đạt ở khắp chỗ trên nhân loại và có ít nhất 26 loại bỗng nhiên biến không giống nhau trong gene mã hóa glucokinase nằm tại nhiễm dung nhan thể 7 đã được xác định. Glucokinase của tế bào β tụy giảm nhậy cảm với glucose máu tương tạo tổn sợ tới bài tiết insulin, gây nên tăng đường huyết dai dẳng với đái tháo dỡ đường mức độ nhẹ. đa phần những bệnh nhân này có tình tiết bệnh lành tính, không có biến chứng kéo dãn dài và đáp ứng nhu cầu tốt với chính sách ăn hoặc những thuốc uống.
(3) MODY 3 tạo bởi chợt biến làm việc yếu tố nhân tế bào gan 1α (HNF - 1α). Gen mã hóa yếu tố này nằm trong nhiễm sắc đẹp thể 12. Đây là tại sao gây MODY hay gặp gỡ nhất, với 41 loại thốt nhiên biến được ghi nhận ở 61 loại họ. Khoảng hai phần bố số trường hòa hợp MODY đã theo luồng thông tin có sẵn thuộc về MODY 3. Nguyên tố phiên mã này nằm trong tế bào β tụy, tế bào gan và là 1 trong yếu tố thực hiện bé dại của gene insulin. Điều này rất có thể giải thích vì sao mà bỗng dưng biến của HNF - 1α có tác dụng tổn hại sự bài trừ insulin dưới tính năng của glucose. Rất khác như đa số các trường vừa lòng đái tháo dỡ đường typ 2, nghỉ ngơi đây không tồn tại liên quan đến sự kháng insulin tuy thế mặt khác cốt truyện lâm sàng của hai rối loạn này tương tự như về thương tổn vi mạch máu thường trông thấy và không giữ lại được đáp ứng với các thuốc uống theo thời gian.
Đái tháo dỡ đường bởi vì insulin bị bỗng dưng biến
Đây là một trong phân nhóm khôn cùng hiếm gặp gỡ trong đái dỡ đường typ 2 không béo, có không đến chín mẫu được mô tả. Do những cá thể mắc bệnh đều là dị hòa hợp tử và tất cả một gene mã hóa insulin thông thường nên đái dỡ đường thường nhẹ cùng không mở ra trước tuổi trung niên. Họ bao gồm kiểu di truyền trội bên trên nhiễm dung nhan thể thựờng. Những người bị bệnh này thường không có dấu hiệu phòng Insulin bên trên lâm sàng và đáp ứng tốt với phương pháp điều trị chuẩn.
Đái tháo dỡ đường do thụ thể của insulin bị tự dưng biến
Khuyết tật trùng gene mã hóa thụ thể insulin được tìm thấy ở rộng 40 người có đái tháo đường, nhưng phần nhiều họ kháng insulin vô cùng nặng với thường liên quan đến chứng gai black (Acanthosis nigricans).
Đái tháo đường liên quan với bỗng biến trong ADN của ty lạp thể
Do tinh trùng không chứa ty lạp thể nên chỉ có thể có bà mẹ truyền cho bé gen trong ty lạp thể. Đái toá đường do bỗng nhiên biến trong ADN của ty lạp thể có tác dụng tổn thương quy trình vận chuyển leucin vào protein của ty lạp thể đã được biểu lộ ở những mái ấm gia đình Nhật phiên bản cũng như được ghi nhận hiếm hoi ở những người dân Cáp-ca-dơ. Đa số người mắc bệnh bị đái túa đường thể vơi và thỏa mãn nhu cầu tốt với hầu hết thuốc uống hạ đường huyết, một số trong những bệnh nhân bị đái tháo đường typ 1 thể không miễn dịch. Nhì phần ba những người bị bệnh này bị mất kỹ năng nghe và 1 phần nhỏ (15%) bị hội triệu chứng gồm: bệnh cơ, bệnh dịch não, truyền nhiễm toan lactic và hồ hết cơn giống hốt nhiên quỵ (MELAS). Ngay gần đây, bạn ta tìm kiếm thấy khiếm khuyết tải lysin trong một mái ấm gia đình bị đái tháo dỡ đường truyền theo dòng mẹ.
Các dạng đái toá đường typ 1 nhẹ
Lúc đầu những người bệnh bị đái dỡ đường typ 1 thể vơi không được nhận biết rõ ràng do công dụng của tế bào β còn đủ để tránh bị triệu chứng nhiễm ceton tuy vậy muộn hơn bởi số lượng tế bào β sụt giảm, sống họ lộ diện tình trạng phụ thuộc insulin tăng nhiều trong đời sống. Những điều tra về phòng thể chống tế bào đảo tụy cho thấy 15% bệnh nhân “typ 2” thực tế là bị đái cởi đường typ 1 thể nhẹ.
Bệnh nhân đái dỡ đường typ 2 bự phì
Thể đái tháo đường này là thiết bị phát sau các yếu tố xung quanh tụy gây tình trạng không nhạy cảm với insulin nội sinh. Lúc khiếm khuyết có liên quan trong thêm vào insulin bức tường ngăn sự bù chỉnh tương thích cho sự chống insulin này, đái toá đường nhẹ không tồn tại nhiễm ceton xảy ra. Vụ việc trước tiên là rối loạn ở “cơ quan lại đích” có tác dụng cho công dụng của insulin ko hiệu quả. Vân đề này còn có thể tác động thứ phạt đến công dụng tế bào β tụy. Thông thường sẽ có tăng sản những tế bào β tụy và có lẽ rằng là nguyên nhân dẫn đến cường insulin thời gian đói và có tác dụng tăng quá mức thỏa mãn nhu cầu của insulin với prbinsulin với glucose và các kích phù hợp khác thấy trong số dạng nhẹ nhàng hơn của náo loạn này. Một trong những trường hợp nghiêm trọng hơn, sự bài trừ của tế bào β rất có thể suy bớt thứ vạc (nhưng thường phục hồi được) sau quá trình phơi nhiễm với tăng con đường huyết thời điểm đói kéo dãn dài - giải dễ dung động của tế bào β tụy. Bài toán này chỉ tinh lọc với glucose, với tế bào β hồi sinh sự nhạy cảm một khi sự tăng mặt đường huyết kéo dãn được điều chỉnh. Người bị bệnh thường bị béo phì và tương quan với sự phân bố mỡ sinh hoạt bụng, khiến ra xác suất eo - đùi cao bất thường. Dạng béo phì “nội tạng” này vị tích tụ mỡ nghỉ ngơi vùng mạc nối cùng mạc treo, có tương quan với sự chống imsulin, lượng mỡ vùng bụng dưới da nếu tất cả chăng là ít liên quan tớí mất nhạy cảm với insulin. Các sản phẩm trao đổi hóa học của các thứ trong ruột được giải tỏa vào tuần hoàn tĩnh mạch cửa làm tổn thương quá trình trao đổi hóa học ở gan và có tác dụng tăng cung ứng glucose sinh sống gan nhiều hơn thế nữa là huy động chất bự ở nước ngoài vi vào hệ tĩnh mạch. Giả thuyết tập luyện tất cả thể ảnh hưởng tới sự và ngọt ngào mỡ ở phần phía trong ruột được giới thiệu khi chụp giảm lớp vi tính cho các đô đồ Nhật Bản, những người bị mập ú nặng đa phần ở bên dưới da. Chương trình rèn luyện mạnh mẽ từng ngày của họ chống ngừa tụ tập mỡ ở nội tạng, với họ tất cả hàm lượng lipid ngày tiết thanh bình thường và con đường huyết thăng bằng mặc dù hàng ngày họ ăn tương tự 5000 - 7000 kcalo và phát triển lớp mỡ thừa dưới da dày đặc.
Người ta cho rằng vì sao chủ yếu ớt của tính chống insulin ở tổ chức triển khai đích quan sát thấy sinh hoạt người béo tốt là vì khiếm khuyết sau thụ thể trong công dụng của insulin. Điều này liên quan với những kho chất dữ trữ thừa căng phồng làm cho giảm tài năng làm sạch những chất dinh dưỡng khỏi tuần hoàn sau bữa ăn. Hội chứng tăng insulin, hệ quả của quá trình trên rất có thể làm tạo thêm kháng insulin bởi vì mất sự điều tiết của những thụ thể insulin. Rộng nữa, khi bao gồm tăng mặt đường huyết, các héxosamin hội tụ trong cơ với mô mỡ có tác dụng ức chế thêm quá trình vận đưa glucose. Hiện tượng này làm đa số khiếm khuyết trong tính năng của insulin sau thụ thể nặng trĩu thêm, và cho nên làm tăng con đường huyết lên cao nữa.
Bảng. Các yếu tố làm giảm đáp ứng nhu cầu với insulin

Khi luyện tập làm tăng cái máu đến cơ tương tự như làm tăng cân nặng cơ và khi chứng trạng thừa bồi bổ được kiểm soát và điều chỉnh để những kho dự trữ trở cần ít bão hoà hơn vậy thì vòng xoắn bệnh án bị phá vỡ. Sự nhạy bén với insulin được cải thiện rồi tiếp đến phục hổi về bình thường bằng phương pháp giảm cả hội chứng insulin và tăng đường huyết.
Nghiên cứu vãn dịch tễ học
Ở Mỹ ước chừng có khoảng 16 triệu người bị đái tháo đường, trong các đó 1,4 triệu con người bị đái túa đường typ 1. Phần đông người còn lại chủ yếu bị đái túa đường typ 2, tuy vậy nhóm thứ bố đã được cộng đồng đái tháo dỡ đường Mỹ xác lập. Hầu hết trường hợp thuộc đội này được coi là “các typ đặc trưng khác” và bao hàm các náo loạn mà nguyên nhân của nó đã có biết. Trong số những trường hợp này có các khiếm khuyết hiếm do 1-1 gen tạo ra thuộc về tác dụng của tế bào β hoặc thuộc về chức năng của insulin, các bệnh tiên phát của tuyến tuy nước ngoài tiết và đái toá đường vị dùng thuốc.
Hội triệu chứng kháng insulin (Hội hội chứng X,CHAOS)
Ở những người bệnh đái tháo dỡ đường typ 2 lớn phì, mối tương quan với tăng con đường huyết, tăng insulin huyết, náo loạn lipid máu với tăng huyết áp là những lý do mà gây nên bệnh mạch vành và bỗng dưng quy, hoàn toàn có thể là tác dụng của khiếm khuyết di truyền gây kháng insulin. Sự kháng này bị tăng nặng trĩu lên bởi khủng phì. Điều này dẫn đến giả thuyết rằng sự chống insulin dẫn mang lại tăng mặt đường huyết, từ bỏ đó chuyển đến kết quả là tăng insulin huyết. Insulin ngày tiết tăng có,thể kiểm soát và điều chỉnh đúng hoặc chưa đủ lượng con đường huyết tăng. Lượng insulin quá này rất có thể gây tăng phân phối VLDL (lipid bao gồm tỷ trọng siêu thấp) trong gan, khiến tăng lipid máu cùng tăng duy trì muối sống ống thận, chính vì thế làm tăng ngày tiết áp. Tổ hợp những náo loạn này gọi là “CHAOS” (viết tắt của giờ đồng hồ Anh: hypertension, atherosclerosis, obesity và stroke; tức thị hội hội chứng tăng ngày tiết áp, vữa xơ đụng mạch, béo tốt và bỗng quy). Trong khi những tương tác này sẽ rõ, cơ chế thúc đẩy của chúng còn là một suy đoán với cần phân tích thực nghiệm thêm vào. Gồm một vài thắc mắc về phương châm của bệnh tăng insulin trong tăng tiết áp chính vì chúng thường cũng tồn tại ở fan Capca tuy vậy không cùng ở nhưng bạn da đen hoặc ở những người da đỏ Pima. Rộng nữa, những người bị bệnh tăng insulin do u hòn đảo tụy không bị tăng huyết áp và không xẩy ra tụt áp suất máu sau phẫu thuật sa thải khối u đưa các chất insulin về bình thường. Mặc dù nhiên, quý giá của việc nhóm những rối loạn này thành một hội bệnh là để nhắc nhở các bác sĩ chữa bệnh rằng mục tiêu của điều trị không những là điều chỉnh đường huyết với cần điều chỉnh cả tăng huyết áp và náo loạn lipid máu. Những náo loạn này hoàn toàn có thể làm tăng tình trạng bệnh dịch và xác suất tử vong của bệnh tim mạch và bệnh liên quan đến mạch máu não sống những người bị bệnh này, Những bác bỏ sĩ biết về hội bệnh này sẽ ít lúc kê những đối kháng thuốc kiểm soát và điều chỉnh huyết áp dẫu vậy làm tăng lipid ngày tiết (lợi niệu, chẹn bêta) hoặc nhũng dung dịch hạ lipid máu nhưng lại làm tăng tính kháng insulin, làm đái dỡ đường nặng trĩu lên (niacin). Sau cùng, việc thực hiện insulin chậm và các sulfonylurea là rất nhiều chất cửa hàng chứng tăng insulin kéo dãn và rất có thể trở phải ít sử dụng hơn, hồ hết thuốc làm giảm tiêu hủy insulin như metfomin tuyệt troglitazon rất được quan tâm nếu như trả thuyết nằm sau hội chứng về kháng insulin được hội chứng minh.
Hàm lượng chát ức chế hoạt hóa plasminogen 1 (PAL 1: Plasminogen acti-vator-inhabitor 1) được sản xuất ở mạc nối và các tế bào ngấn mỡ nội tạng tăng thêm trong ngày tiết tương của rất nhiều bệnh nhân này. Hiện tượng này làm cho giảm quy trình tan sợi huyết và làm cho tăng khả năng bị huyết khối đụng mạch trong hội bệnh này.
Các dấu hiệu và triệu chứng
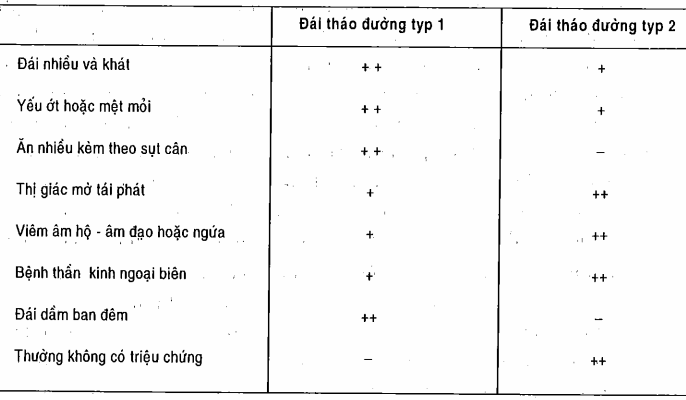
Bệnh cảnh lâm sàng đa phần của hai typ đái túa đường thiết yếu được liệt kê trong bảng.
Những người bệnh đái tháo dỡ đường typ 1 có tổng hợp triệu chứng đặc trưng.
Xem thêm: Tấm Lót Xe Đẩy Em Bé Siêu Thoáng Mát, Tấm Lót Điều Hòa Xe Đẩy Em Bé Siêu Mát
Thiếu insulin hoàn hảo nhất gây tích tụ glucose và những acid phệ lưu hành, dẫn mang lại tăng áp lực đè nén thẩm thấu và tăng cetori huyết.
Các người mắc bệnh typ 2 hoàn toàn có thể có hoặc không tồn tại bệnh cảnh quánh trưng. Bị mập ú hoặc trong tiền sử gia đình có fan bị đái tháo dỡ đường dịu là nguy hại cao dẫn cho đái cởi đường typ 2.
Đái tháo đường typ 1
Đái các là hệ quả của tăng bài niệu thẩm thấu trang bị phát bởi tăng đường huyết kéo dài. Nó khiến mất glucose cũng tương tự nước và những chất năng lượng điện giải tự do thoải mái theo nước tiểu. Khát là hệ quả của tâm lý tăng thẩm thấu cũng như nhìn mờ hay phát sinh bởi võng mạc và thủy tinh thể tiếp xúc với dịch tăng thẩm thấu.
Khi đái tháo đường typ 1 phát triển bán cấp vì bệnh cảnh thường thấy, là sụt cân nặng mặc dù cảm hứng ngon mồm vẫn thông thường hoặc tăng thêm. Đầu tiên sụt cân là vì mất dịch cất nước, glycogen và triglycerid; tiếp nối xảy ra giảm cân nặng cơ do những acid amin bị phân diệt để chế tác glucose và các thể ceton.
Thể tích ngày tiết tương thấp gây triệu hội chứng hạ tiết áp bốn thế đứng. Mất muối hạt kali vào toàn khung hình và quy trình dị hóa toàn thể trong protein của cơ bắp gây ra sự yếu ớt ớt.
Vào thời gian chẩn đoán đái dỡ đường typ 1 hoàn toàn có thể có dị cảm, quan trọng khi bệnh cốt truyện bán cấp. Dị cảm phản chiếu rối loạn tính năng tạm thời của những dây thần gớm ngoại biên. Rối loạn này mất tích khi bao gồm sự bồi phụ insulin làm phục hồi hàm lượng glucose về sát mức thông thường cho giả thiết là tăng mặt đường huyết kéo dãn gây độc thần kinh.
Bảng. Căn bệnh cảnh lâm sàng của đái cởi đường khi chẩn đoán
Khi insulin thiếu thốn hụt tuyệt vời nhất trong bệnh khởi phân phát cấp, những triệu chứng nói trên cải tiến và phát triển đột ngột. Nhiễm toan céton hóa làm cho trầm trọng hơn tình trạng mất nước với tăng thẩm thấu bằng cách gây chứng biếng ăn, bi thiết nôn với nôn, làm cản trở sự bồi phụ dịch qua con đường uống.
Mức độ tỉnh hãng apple của bệnh nhân có thể dao động dựa vào vào nấc tăng áp lực thẩm thấu. Nếu sự thiếu hụt insulin tiến triển tương đối chậm và lượng nước chuyển vào khung hình giữ ở tầm mức đủ, bệnh dịch nhân kha khá tỉnh táo bị cắn và kết quả khám thực thể rất có thể thấp nhất. Khi nhiễm toan ceton nặng trĩu lên khiến nôn, triệu chứng mất nước nặng lên và cơ chế bù chỉnh trở bắt buộc không đủ để giữ nồng độ osmol/L ngày tiết thanh dưới 320 - 330 mosm/L. Một trong những trường đúng theo này hoàn toàn có thể xảy ra triệu chứng lơ mơ, thậm chí cả hôn mê. Tương đối thở mùi hương hoa quả có chứa aceton là gợi ý xa hơn đến chẩn đoán toan ceton đái cởi đường.
Hạ ngày tiết áp tư thế ở là tín hiệu tiên lượng nghiêm trọng. Mất lớp mỡ chảy xệ dưới da và tiêu xài cơ bắp là dịch cảnh của trường hợp thiếu hụt insulin tiến triển chậm. Đôi khi ở những người bệnh có thiếu hụt insulin khởi phát chậm, âm ỉ, lớp mỡ bụng dưới da bị tiêu đi đáng kể. Gan to, u rubi phát ban xuất hiện thêm trên bề mặt các cơ cấp của bỏ ra và bên trên mông với viêm võng mạc bởi vì tăng lipid máu cho là thiếu insulin mạn gây nên vi thể nhũ trấp máu với hàm lượng triglycerid lưu thông thường tăng bên trên 2000 mg/dl.
Đái dỡ đường typ 2
Trong lúc nhiều người bệnh đái túa đường typ 2 có đái nhiều và khát, nhiều người bị bệnh khác gồm tăng con đường huyết khởi phát âm ỉ và lúc bước đầu không bao gồm triệu chứng. Điều này quan trọng đặc biệt đúng ngơi nghỉ những người bị bệnh béo phì, bệnh đái tháo dỡ đường của họ có thể chỉ được phạt hiện sau khoản thời gian thấy đường niệu hoặc tăng đường huyết qua làm xét nghiệm hay quy. Đôi khi, người bị bệnh đái dỡ đường có những biến hội chứng thần kinh cùng tim mạch do dịch chưa biểu hiện rõ vào một thời gian trước lúc chẩn đoán. Bệnh nhân hay bị truyền nhiễm trùng quanh đó da. Thanh nữ thường than thở trước tiên bị ngứa lan toả cùng các bộc lộ viêm âm đạo, đề xuất nghĩ mang đến đái tháo đường ở thiếu nữ khi bao gồm viêm âm đạo - chỗ kín mạn tính vày nấm Candida hay khi bọn họ đẻ hầu như đứa trẻ bự (>9lb hoặc 4,1 kg) hoặc bị nhiều ối, tiền sản giật, hay sẩy thai không lý giải được.
Những người mắc bệnh đái toá đường kèm theo béo múp có thể có rất nhiều kiểu phân bố mỡ. Tuy nhiên, cả ngơi nghỉ nam cùng nữ, đái cởi đường thường liên quan với lắng đọng mỡ ở chỗ trên của khung người (đặc biệt ở bụng, ngực, cổ với mặt) và tương đối ít mỡ tại đoạn phụ, nơi bao gồm thể có khá nhiều cơ. Những bảng chuẩn về xác suất thắt lưng - háng cho biết tỷ lệ “cao rộng 0,9” ngơi nghỉ nam với “cao hơn 0,8” ở con gái hên quan liêu với nguy hại cao bị đại tháo đường ở fan béo phì. Những người bệnh đái cởi đường kèm béo bệu thường bao gồm tăng huyết áp nhẹ.
Các tín hiệu cận lâm sàng
Phân tích nước tiểu
Đường niệu
Phương pháp thông dụng cùng đặc hiệu để phát hiện mặt đường niệu là giấy vạch được gia công bão hoà bởi glucose oxidase cùng hệ chất tạo phù hợp chát màu (Clinistic, Diastix), hóa học này nhậy cảm với độ đậm đặc glucose 0,1% trong nước tiểu. Rất có thể sử dụng Diastic trực tiếp với nước tiểu với những đổi khác màu sắc khác nhau của vén chỉ thị bộc lộ nồng độ glucose.
Ngưỡng bình thường của thận với glucose cũng như làm sạch bọng đái một biện pháp xác thực là vấn đề kiện quan trọng để chiếu lệ thử.
Ceton niệu
Phát hiện định tính các thể ceton hoàn toàn có thể thực hiện bằng test nitroprussid (Acetest tốt ketostix). Tuy vậy test này sẽ không phát hiện được acid β hy- droxybutyric là chất không tồn tại nhóm ceton, ước đoán phân phối định lượng ceton niệu thu được thường cũng đủ cho mục tiêu lâm sàng.
Quy trình thử máu
Test dung nạp glucose
(1) phương pháp và độ đậm đặc glucose thời gian đói bình thường:
Huyết thanh cùng huyết tương bóc tách từ chủng loại máu tĩnh mạch gồm ưu rứa hơn ngày tiết toàn phần về cung cấp các quý hiếm của glucose do chúng không phụ thuộc vào hematocrit với phản ánh mật độ glucose mà những tổ chức của cơ thể tiếp xúc với. Do thế, huyết thanh và huyết tương rất có thể đo ngay lập tức được bằng các dụng cụ tự động hóa nên bọn chúng được phần lớn các labo sử dụng. Nếu áp dụng huyết tương, mẫu mã máu phải được thiết kế sạch và tách ngay trong tầm một giờ sau khi lấy.
(2) các chỉ tiêu cận lâm sàng xác minh đái tháo đường:
Nếu hàm lượng glucose tiết tương bên trên 126 mg/dl nhiều hơn một lần, cần đánh giá kỹ rộng để xác định tăng con đường huyết. Mặc dù nhiên, khi glucose tiết tương bên dưới 126 mg/dl ở gần như trường hợp nghi vấn thì cần thực hiện test tăng gánh glucose chuẩn.
Để review test một bí quyết đích thực, đối tượng người sử dụng cần bắt buộc hoạt động bình thường và không có bệnh cấp cho tính. Các thuốc gồm thể ảnh hưởng đến hấp phụ glụcose bao gồm: thuốc lợi niệu, kị thai, glucocorticoid, niacin và phenytoin.
Do tất cả những khó khăn trong triển khai test dung nạp glucose uống cùng thiếu những chuẩn chỉnh mực tương quan với lứa tuổi, phần đông test này được thay bởi tư liệu chứng tỏ tăng con đường huyết dịp đói.
Vì các chất glucose ngày tiết tương đang dược biết là tăng theo tuổi nên những bác sĩ bắt buộc bình tĩnh trước các bất thường nhỏ dại trong quý hiếm glucose cơ hội đói ở tín đồ già (trên 70 tuổi) và không loại bỏ những thức ăn uống nhẹ, đôi khi có chứa đường của họ nếu không thấy các triệụ chứng lâm sàng. Tuy nhiên, những bệnh nhân gồm tuổi thỉnh thoảng được lợi vị chẩn đoán đái tháo đựợng nhẹ vì lúc đó chẩn đoán phù vết rất có thể được khẳng định sớm rộng và bước đầu điều trị laser trước lúc có gần như tổn thương thị lực vĩnh viễn.
Bảng. Tiêu chuẩn chỉnh của ủy ban giám định đái cởi đường để đánh giá test hấp phụ glucose uống chuẩn1
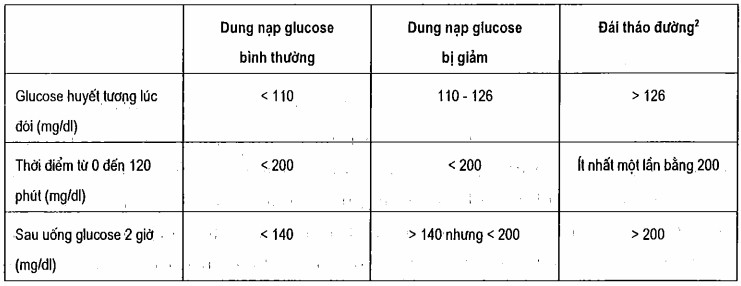
1Cho những đối tượng người dùng uống 75g glucose hài hòa trong 300ml nước sau khoản thời gian nhịn đói qua đêm. Những người dân này nhận được tối thiểu 150 - 200g carbohydrat một ngày, trong 3 ngày trước khi thử test.
2Chẩn đoán đái toá đường lúc glucose tiết tương thời điểm đói trên 126 mg/dl. Mặc dù nhiên, nếu như glucose tiết tương bên dưới 126 mg/dl thì nên điền không thiếu thốn cả hai cột dưới để chẩn đoán đái dỡ đường.
Định lượng hemoglobin bị glycosyl hóa (hemoglobin A1)
Ở người bị bệnh đái túa đường tất cả tăng con đường huyết mạn tính, lượng hemoglobin bị glycosyl hóa cao phi lý và phản chiếu sự điều hành và kiểm soát quá trình dàn xếp chất của họ. Hóa học này được tạo ra bởi quy trình ngưng tụ không tồn tại men của các phân tử glucose với các nhóm amin tự do trong nhân tố globin của hemoglobin. Hàm lựợng glucose trong máu tương càng cao thì lượng hemoglobin bị glycosyl hóa càng lớn. Dạng glycohemoglobin hầu hết là hemoglobin A1c, thông thường chỉ chỉ chiếm 4 - 6% lượng hemoglobin toàn phần. đa số glycohemoglobin còn lại (2 - 4% tổng số) kết cấu bởi glucose hoặc fructose đã phosphoryl hóa cùng được gọi là hemoglobin A1a cùng hemoglobin A1b. Những labo định lượng tổng cộng cả cha glycohemoglobin này và ghi nhận bọn chúng là hemoglobin A1. Mặc dù nhiên, số đông labo thực hiện xét nghiệm HbA1c tinh vi hơn tuy vậy tính quánh hiệu cao hơn.
Do những glycohemoglobin lưu lại hành trong hồng cầu là gần như tế bào gồm đời sống mang đến 120 ngày yêu cầu chúng hay phản ánh triệu chứng đường ngày tiết trong thời gian 8 - 12 tuần trước đó, vì thế cho một phương pháp có hiệu quả để đánh giá việc kiểm soát điều hành đường huyết. Các glycohemoglobin sệt biệt bổ ích trong theo dõi hiện đại của bệnh dịch nhân. Cần tiến hành định lượng cho người bệnh đái cởi đường thuộc bất kỳ typ làm sao với khoảng cách từ 3 cho 4 tháng để rất có thể điều chỉnh phương thức điều trị nếu glycohemoglobin thấp bên dưới mức bình thường hoặc cao hơn 2% đối với ngưỡng trên trong một labo sệt biệt. Ở những người mắc bệnh tự theo dõi mặt đường huyết của mình, quý giá glycohemoglobin cung ứng một cách kiểm tra có mức giá trị nấc độ đúng chuẩn của việc theo dõi. Ở những bệnh nhân không tự theo dõi con đường huyết của mình, định lượng glycohemoglobin là cần thiết để kiểm soát và điều chỉnh biện pháp điều trị. áp dụng glycohemoglobin để gạn lọc còn đã là sự việc tranh cãi. Cường độ nhạy cảm trong phát hiện những trường hợp đái dỡ đường đã biết bằng cách định lượng hemoglobin A1c chỉ cần 85%, cho thấy thêm giá trị thông thường không vứt bỏ được đái dỡ đường. Phương diện khác, xét nghiệm hemoglobin A1c tạo thêm là khá đặc hiệu (91%) trong khẳng định đái tháo dỡ đường.
Đôi khi có sự xê dịch của hemoglobin A1 do sản phẩm trung gian thuận nghịch phạt sinh cấp cho (liên quan lại với aldimin). Sản phẩm này làm tăng glycohemoglobin giả sinh sản khi đo bằng cách thức sắc ký “đường tắt”. Có thể loại bỏ chuyện này bằng cách sử dụng phương pháp HPLC đặc hiệu nhằm phát hiện HbA1c hoặc làm cho thẩm phân dịch máu tan trước khi làm nhan sắc ký. Lúc có những biến thể của hemoglobin có điện như hemoglobin F, hemoglobin bị acetyl hóa do điều trị aspirin liều cao, hemoglobin bị carbamoyl hóa tạo nên bởi sự kết hợp urê với hemoglobin trong urê huyết, giá trị “hemoglobin A1” cao một bí quyết giả tạo ra với các phương pháp sắc cam kết thông thường. Khi có những biến thể của hemoglobin mang điện dương như hemoglobin s hay c, hoặc khi vòng đời của hồng cầu giảm trong chảy máu hay xuất huyết, đang gây công dụng “hemoglobin A1” thấp mang tạo.
Fructosamin huyết thanh được tạo nên bởi phản bội ứng glycosyl hóa không có enzym những protein tiết thanh có thời gian bán phân hủy ngắn hơn hemoglobin nhiều yêu cầu fructosamin ngày tiết thanh thường đề đạt sự kiểm soát và điều hành đường tiết chỉ vào 2 tuần trước đó. Khi các hemoglobin bất thường hoặc trạng thái rã huyết tác động tới sự lay chuyển của glycohemoglobin hoặc khi yêu cầu trong khung thời gian hẹp hơn như là là xác định việc kiểm soát đường máu trong thời hạn thụ tinh sinh sống người phụ nữ đái cởi đường new mang thai, xét nghiệm fructosamin huyết thanh có một số trong những ưu thế. Giá chỉ trị bình thường là 1,5 - 2,4 mmol/L khi lượng chất albumin máu thanh bằng 5 g/dl.
Tự theo dõi mặt đường huyết
Việc người mắc bệnh tự định lượng glucose ngày tiết mao mạch sinh hoạt những người bị bệnh ngoại trú là rất có ích, quan trọng bệnh nhân đái dỡ đường typ 1, là những người phải theo dõi “chặt chẽ” quy trình trao thay đổi chất. Một lắp thêm đo con đường huyết cầm tay chạy pin phát âm ra các số về cường độ màu sắc hiện ra khi mảnh giấy tẩm glucose oxidase tiếp xúc giọt tiết tĩnh mạch trong vòng 45 giây. Những máy đo glucose (glucometer) cố kỉnh hệ vật dụng hai - One cảm ứng Basic (Lifescan, Inc), Glucometer Elite (Ames Co.), Precision Q&D (Medisense Co.), hay Exac Tech (Baxter Corp) - tự động hóa tính thời hạn phản ứng ngay trong khi giọt huyết tiếp xúc với mảnh giấy chạy thử đã để trước. Điều này giải phóng người bệnh khỏi đề nghị lau miếng giấy sau một khoảng tầm thời gian đúng mực và sa thải các sai số kỹ thuật vị thấm hoặc tính thời gian không đúng. Thời gian để thứ đo con đường huyết gọi ra công dụng dao đụng từ 12 mang đến 45 giây. Đọc nhạnh tốt nhất là vật dụng Accu - Chek “Instant” chỉ cần 12 giây. Sản phẩm này chỉ lưu giữ được tác dụng của 9 lần thử, trong khi những máy khác hoàn toàn có thể nhớ được tới 500 lần thử. Nhiều phần các đồ vật đo đường huyết chỉ việc lượng tiết rất nhỏ dại là 2 - 5 µl nhằm phân tích còn sản phẩm công nghệ Accu - Chek “Instant” buộc phải 12 - 50 µl. Các máy đo đường huyết rất phong phú và đa dạng phục vụ những nhu yếu riêng của bạn và kha khá rẻ, khoảng tầm 50 - 100 đôla một cái. Gần như mẫu máy giá cao hơn tính mặt đường huyết trung bình và hoàn toàn có thể nối với đồ vật in để in ra các thông số và biểu đồ. Giấy test vẫn là một trong khoản giá cả lớn, giá bán 50 - 75 xu Mỹ một mảnh. Lúc tự theo dõi con đường huyết, bệnh dịch nhân nên dùng dao chích bé dại (Monolet, Ames Co.) chích vào ngón tay. Việc này hoàn toàn có thể thực hiện thuận lợi nhờ giải pháp bấm bằng chất dẻo nhỏ dại như Autolet (Ames Co.), Soft Clix (Boehringer - Mannhiem), hoặc Penlet (Lifescan, Inc.). Lúc thử đến nhiều người bị bệnh như ở cơ sở y tế đa khoa, chống khám bác bỏ sĩ tư hay khoa chữa bệnh của dịch viện, yêu ước phải có giá đỡ ngón tay đã đươc tiệt trùng để tránh các bệnh vi khuẩn truyền theo con đường máu bởi vì vô ý. Sự cải tiến vừa mới đây giới thiệu nhiều loại dao chích độ lớn 28 bé dại hơn nhiều để làm giảm phiền phức do dao chích các loại to, kích thước chuẩn chỉnh cỡ 21.
Để đã có được độ đúng mực khi theo dõi đường huyết đề nghị hướng dẫn cho người bệnh cách đem máu và các bước đo cũng giống như xác định cỡ đúng mực cho biện pháp đo. Theo dõi mặt đường huyết tại chóng của căn bệnh viện đề nghị kiểm tra unique chính xác lịch trình và chứng chỉ của cá thể để tránh các sai sót. Khi không thể tiến hành được câu hỏi này, cực tốt là tiến hầnh thử glucose tại giường bởi các kỹ thuật viên từ bỏ labo trung tâm.
Theo dõi đường huyết không nên thủ thuật gây chảy máu là đối tượng quan vai trung phong của các nghiên cứu hiện tại.
Các phi lý về lipoprotein vào đái tháo dỡ đường
Các lipoprotein giữ hành phụ thuộc vào cả vào insulin cũng giống như vào đường huyết. Trong đái toá đường typ 1, câu hỏi thiếu kiểm soát vừa phải so với tăng con đường huyết chỉ liên quan với tăng vơi LDL-cholesterol cùng triglycerid máu thanh và HDL-cholesterol ít cố đổi. Khi tăng con đường huyết được điều chỉnh, hàm lượng lipoprotein trở về bình thường. Mặc dù nhiên, ở người mắc bệnh đái tháo đường typ 2 kèm mập phì, “rối loàn lipid máu vày đái túa đường” rõ nét trong hội hội chứng kháng insulin. Đặc tính của chính nó là máu thanh tất cả hàm lượng triglycerid cao (300 - 400 mg/dl). HDL-cholesterol phải chăng (dưới 30 mg/dl), chuyển đổi về con số trong các thành phần LDL, tạo nên LDL tỷ trọng thấp nhưng mà trên màng của chính nó lượng cholesterol thoải mái cao bất thường. Bởi lượng HDL cholesterol tốt là đặc tính chủ yếu đưa đến bệnh ở mạch máu lớn cần thuật ngữ “rối loạn lipid máu” được đổi là “tăng lipid máu” mà đa phần là tăng lượng triglycerid. Các biện pháp nhằm mục đích điều chỉnh béo phệ và tăng glucose máu như luyện tập, chế độ ăn và biện pháp hạ đường huyết là phương án điều trị ưu tiên cho bệnh nhân đái túa đường có rối loạn lipid máu, và nhiều khi có người bệnh khi đạt được trọng lượng bình thường thì toàn bộ các bất thường về lipoprotein biến mất. Do những rối loàn tiên phát trong bàn bạc chất của lipid có thể cùng mãi sau với đái toá đường, những rối loàn về lipid kéo dãn sau khi hồi phục trọng lượng và con đường huyết về bình thường cần được phân tích kỹ chẩn đoán và có thể cần điều trị thuốc cho xôn xao lipid máu.
Chẩn đoán phân biệt
Tăng mặt đường huyết vật dụng phát do các lý do khác
Tăng mặt đường huyết sản phẩm phát liên quan với nhiều rối loạn trong tổ chức triển khai đích của insulin (gan, cơ cùng mô mỡ).
Các lý do khác khiến mất tiêu thụ carbohydrrat gồm các rối loàn nội máu - thường do các u nội tiết đặc hiệu - liên quan với cung ứng dư thừa hormon tăng trưởng, glucocorticoid, catecholamin, glucagon, hoặc somatostatin. Trong tứ trường đúng theo đầu, đáp ứng của những tổ chức nước ngoài biên với insulin bị tổn thương. Với việc dư thừa glucocorticoid, catecholamin hoặc glucagon, tiếp tế glucose làm việc gan tăng thêm là yếu tố phụ thêm vào; trong trường đúng theo của catecholamin, giải phóng insulin sút là yếu ớt tố phụ trợ gây mất hấp phụ với carbohydrat, với sự dư thừa cấp dưỡng somatostatin, đây là yếu tố chính.
Một hội chứng hiếm chạm mặt có kháng insulin mãnh liệt liên quan với triệu chứng dày lớp gai black làm tác động nhiều các người thiếu phụ trẻ về các điểm sáng nam tính hóa, cũng giống như về thốt nhiên biến làm việc thụ thể insulin hoặc ở những người già hơn, hầu hết là phụ nữ, những người dân mà tất cả immunoglobulin giữ hành đính với thụ thể insulin làm sút ái lực của chúng với insulin.
Bảng. Các nguyên nhân làm tăng con đường huyết đồ vật phát

Các thuốc như thuốc lợi tiểu thiazid, phenytoin, niacin vá glucocorticoid liều cao rất có thể gây tăng mặt đường huyết. Sự tăng con đường huyết này được hồi phục khi dừng những thuốc này. Viêm tụy mạn tính làm giảm số lượng tế bào β hoạt động và gây xôn xao trao đổi chất hệt như đái tháo dỡ đường typ 1 vì chưng di truyền ngoài sự bớt lượng tế bào A kèm theo rất có thể làm giảm bài trừ glucagon và có tác dụng giảm kha khá liều lượng insulin bổ trợ cần thiết. Đái dỡ đường dựa vào insulin nhiều khi liên quan với bệnh Addison cùng viêm tuyến sát tự miễn (Hội chứng Schmidt tuyệt hội chứng suy nhiều hạch). Vấn đề này hay xảy ra ở thiếu phụ hơn và đại diện cho một náo loạn tự miễn mà trong các số đó có những kháng thể giữ hành với tổ chức vỏ đường thượng thận và con đường giáp, thyroglobulin với tế bào thành dạ dày.
Glucose niệu chưa hẳn đái tháo đường
Glucose niệu không hẳn đái cởi đường (glucose niệu nền tảng gốc rễ thận) là trường phù hợp lành tính, không có triệu bệnh mà trong đó glucose lộ diện trong nước tiểu tuy vậy hàm lượng đường cơ bạn dạng trong máu hay làm chạy thử dung hấp thụ glucose bình thường. Lý do của nó không giống nhau: hoặc do xôn xao di truyền trên nhiêm dung nhan thể thượng tương quan với rối loạn trên ống thận (hội triệu chứng Fanconi, suy thận mạn tính), hoặc nó hoàn toàn có thể chỉ đối kháng thuần là hậu quả của sự việc tăng download glucose sinh sống ống thận bằng cách tăng vận tốc lọc ống thận trong thời gian thai nghén. Ước chừng 1/2 phụ thiếu phụ mang thai bao gồm đường niệu trong đk hình thường, đặc biệt quan trọng trong tháng đầu tiên và tháng thứ tư. Đường này thường xuyên là glucose ngoại trừ giữa những tuần sau cùng của bầu nghén có thể là lactose.
Mục đích điều trị đái toá đường
Cần chữa bệnh thuốc cho người bị bệnh đái toá đường cũng tương tự giáo dục cho người bệnh và mái ấm gia đình họ nhằm phòng phòng ngừa bệnh diễn biến cấp cũng tương tự làm giảm nguy cơ tiềm ẩn bị các biến chứng kéo dài. Kiểm soát đái túa đường và soát sổ biến chứng (xem sống dưới) đã cho thấy rằng kim chỉ nam điều trị là đưa ra các rối loạn bàn bạc chất về thông thường để chống ngừa và làm chậm sự tiến triển những biến hội chứng do đái cởi đường.
Chế độ điều trị
Chế độ ăn
Chế độ ăn cân bằng dinh dưỡng là yếu tố cơ bản của điều trị. Mặc dù nhiên, trong rộng một nửa số ngôi trường hợp căn bệnh nhân không tuân theo được cơ chế ăn. Lúc kê đơn chính sách ăn, điều đặc biệt quan trọng là nên gắn chính sách ăn cùng với typ đái toá đường. Với những dịch nhân béo tốt có mặt đường huyết tăng nhẹ, mục tiêu điều trị chính là làm giảm cân bằng phương pháp hạn chế calo. Vì thế, bảng liệt kệ các thay đổi, thừa nhận mạnh thời gian ăn uống, hay những bữa điểm tâm theo chu kỳ luân hồi ít đặc trưng hơn cơ mà cũng là cần thiết trong điều trị những bệnh nhân tè tháo hàng không béo đòi hỏi insulin. Typ người bệnh này là thử thách hay chạm mặt nhất cho chưng sĩ điều trị. Sút cân là mục đích khó tiến hành mà chỉ rất có thể đạt được khi giám sát chặt chẽ và giáo dục và đào tạo bệnh nhân béo phì.
Khuyến cáo sửa đổi của ADA:
Từ năm 1994, cộng đồng đái toá đường Mỹ (ADA: American Diabetes Asso¬ciation) chuyển ra thông tin quan điểm thường niên về dinh dưỡng trị liệu để vậy cho công thức chính sách ăn của ADA tính trước đó với đề nghị kê đơn chế độ ăn phù hợp từng cá nhân dựa trên yên cầu về thương lượng chất, bổ dưỡng và phong thái sống. Họ tranh cãi xung đột về khái niệm cơ chế ăn trong “đái tháo dỡ đường” và bài toán kê đơn chính sách ăn của ADA cấp thiết sử dụng cho cả hai typ đái toá đường. Trong đề xuất của họ mang đến những bệnh nhân đái cởi đường typ 2, yếu tố carbohydrat chỉ chiếm 55 - 60% của chính sách ăn trước được giảm đáng đề cập do xu thế sử dụng những carbohydrat khiến tăng đường huyết, triglycerid máu và làm sút HDL cholesterol, sống những người bị bệnh đái tháo đường typ 2 béo phì, trung tâm điều trị là giảm cân bằng khung hạn chế glucose cùng lipid. Những người mắc bệnh này được khuyên tiêu giảm thành phần carbohydrat của mình bằng các loại dầu không bão hoà đơn như dầu oliu, dầu hạt cải, hoặc dầu quả hạnh cùng lê tàu. Chế độ này củng được đưa ra định cholesterol người bệnh đái túa đường typ 1 đang thực hiện insulin liều cao nhưng việc điều hành và kiểm soát đường huyết gần thông thường không giành được khi dùng chế độ ăn những carbohydrat hơn. Họ rất cần phải dạy phương pháp “tính lượng carbohydrat” để họ rất có thể sử dụng 1 đơn vị insulin hay hoặc insulin lispro mang lại từng 10 hay 15 g carbohydrat của bữa ăn. Ở những người bệnh này, xác suất carbohydrat và chất béo chuyển đổi tùy thuộc vào hình thức luyện tập, lượng insulin và đáp ứng của glucose máu.
Khuyến cáo mới cho cả hai typ đái tháo đường là tiếp tục hạn chế lượng cholesterol hằng ngày dưới 30 mg và khuyên sử dụng protein bởi 10 - 20% lượng calo toàn phần. Họ đề nghị sử dụng lượng chất béo no không cao hơn 8 - 9% calo toàn phần với phần trăm tương đương chất lớn đa không bão hoà solo và carbohydrat chứa trăng tròn - 35% hóa học xơ theo tỷ lệ cá biệt cho từng căn bệnh nhân. Giết gà, thịt bê và cá liên tục được khuyến nghị thay cho loại thịt có red color để giữ thành phần chất khủng bão hoà thấp. Cách nhìn của ADA hiện tại tại không có chứng cứ về bớt protein dưới 10% lượng ăn sâu vào (khoảng 0,8 g/kg/ngày) là bổ ích lợi nào đó cho bệnh nhân tất cả bệnh thận tuyệt tổn thương thận và có tác dụng như vậy có thể có hại.
Chất xơ vào thức ăn:
Thành phần thực đồ như cellulose, tất cả và pectin là phần đa chất cơ thể không hấp thụ được và điện thoại tư vấn là hóa học “xơ” thức ăn. Những chất xơ ko tan như cellulose hoặc hemicellulose như thấy ở trong óc có xu hướng làm tăng nhu rượu cồn ruột và tất cả thể có lợi cho tính năng của ruột. Ngựợc lại, các chất xơ hoà rã như gôm cùng pectin thấy sinh hoạt đậu, yến mạch hay vỏ apple có xu hướng làm chậm vận tốc hấp thu chất dinh dưỡng và do vậy sự hấp thu glucose sụt giảm và hoàn toàn có thể làm bớt nhẹ sự tăng mặt đường huyết. Tuy vậy trong khuyến nghị không bao hàm các chất bổ sung cập nhật chứa hóa học xơ ko tan như nêm thêm cám, ADA đề xuất sử dụng các thực phẩm như yến mạch, ngũ cốc và đậu với lượng chất xơ hòa tan tương đối cao như là thành phần hầu hết trong cơ chế ăn của fan đái dỡ đường. Lượng chât xơ hoà tan cao trong khẩu phần ăn cũng có chức năng tốt lên hàm lượng choresterol máu.
Các hóa học làm ngọt nhân tạo:
Aspartam (Nutra - Sweet) được thừa nhận là hóa học làm ngọt phổ cập cho người bệnh đái cởi đường. Nó cất hai acid amin (acid aspartic với phenylalanin) kết hợp với tạo ra một chất bồi bổ ngọt gấp 180 lần sucrose. Hạn chế chủ yếu là nó không thể thực hiện để nướng hay để nấu vày không bền cùng với nhiệt.
Một số chất làm ngọt không bổ dưỡng khác tiếp tục được sử dụng trong một số trong những thực phẩm với đồ uống tuy vậy FAD có cảnh báo về kỹ năng gây ung thư bọng đái tiềm tàng khi sử dụng kéo dài. Thông báo quan điểm của ADA năm 1994 tóm lại rằng toàn bộ các hóa học làm ngọt không bổ dưỡng đã được FAD trải qua (như aspartam với saccharin) an toàn cho tất cả bệnh nhân đái cởi đường sử dụng.
Các chất bồi bổ làm ngọt như sorbitol với fructose sẽ trở bắt buộc thông dụng hơn. Quanh đó ỉa chảy cung cấp do ăn một lượng khủng thức nạp năng lượng chứa sorbitol, bạn ta còn đang xác minh nguy cơ kha khá của chúng. Fructose là một trong những hợp chất đường “tự nhiên”, là chất ngọt công dụng cao mà chỉ làm tăng nhẹ hàm vị glucose huyết tương. Mặc dù nhiên, do công dụng phụ tàng ẩn khi sử dụng lượng béo fructose (đến 20% calo toàn phần) làm cho tăng cholesterol cùng LDL cholesterol máu thanh. ADA cho rằng fructose nói chung không có ưu nỗ lực để sử dụng như chất ngọt trong chính sách ăn kiêng đái toá đường. Quan đặc điểm này không bao hàm các các loại rau với quả chứa fructose hay những thức ăn ngọt chứa fructose ở tầm mức điều độ.
Các dung dịch uống điều trị tăng đường huyết
Các sulfonylurea vẫn là những thuốc uống tuyệt được kê riêng lẻ trong điều trị tăng con đường huyết. Mặc dù nhiên, mon 10 năm 1994 FDA có thể chấp nhận được một thuốc dòng biguanid là metformin được sử dụng trên lâm sàng. Không giống với sulfonylurea hoạt động bằng cách kích phù hợp tụy bài xích xuất những insulin hơn, metformin làm sút tăng mặt đường huyết bằng cơ chế khác và là thuốc “tiết kiệm insulin” với không làm bệnh nhân đái dỡ đường tăng cân. Bởi vì những nguyên nhân này nó đư?















